下肢篇
新冠肺炎疫情爆发后,邵阳市中心医院介入血管外科就进入了空前的“战时”状态中,科室中每个医生为这场战役付出了极大的牺牲。如今,50天过去了,回想起这场战役,那一幕幕场景依然历历在目。
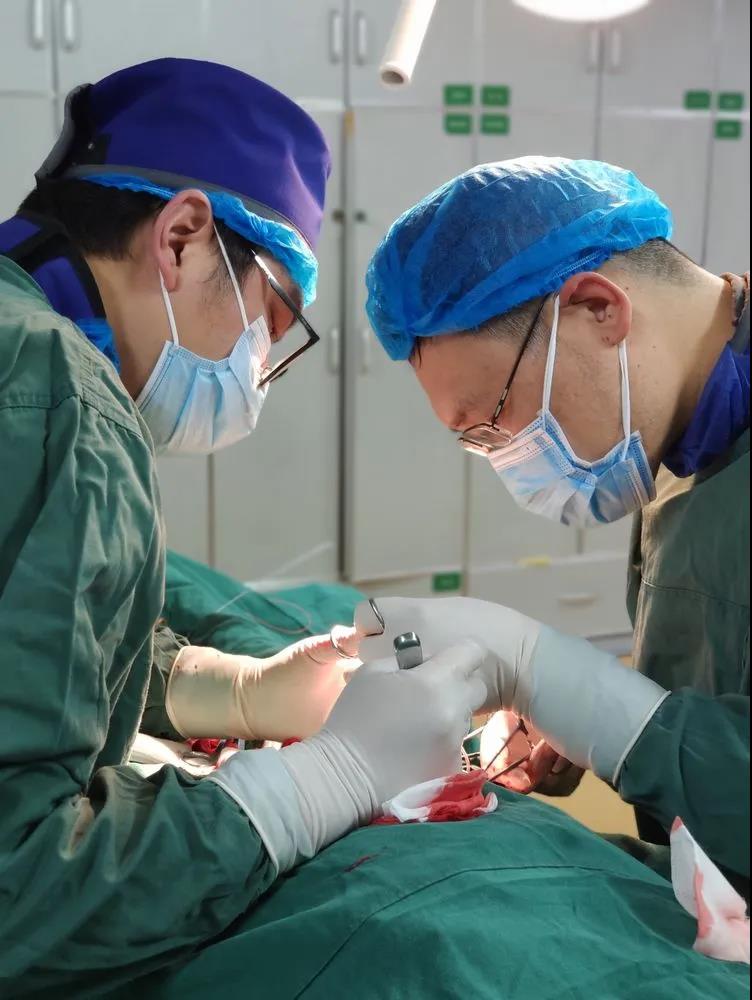
每次手术,我们都身穿20多斤重的铅衣,平均每次站立二三个小时,并持续暴露1000-2000次X光片的辐射下……这是就是我院介入血管外科手术医师的工作写照。即便疫情当前,我们介入湘军从未退缩。
18:30,刘林志副主任接到邵东市人民医院转过一个突发右下肢疼痛36小时的患者,体查右侧股动脉搏动消失,远端肢体发绀,皮肤温度冰冷。典型的急性下肢动脉栓塞。病情紧急,时间就是生命,必须尽快开通栓塞的下肢动脉,避免缺血的时间进一步延长,导致肢体坏死,甚至截肢。虽然此时我们已经忙碌了一天,但为了避免肢体坏死及血管血运重建,我科开启了急诊取栓的战斗号角。在刘林志副主任带领下我科团队很快为患者实施右下肢血管切开取栓,重建动脉血运。
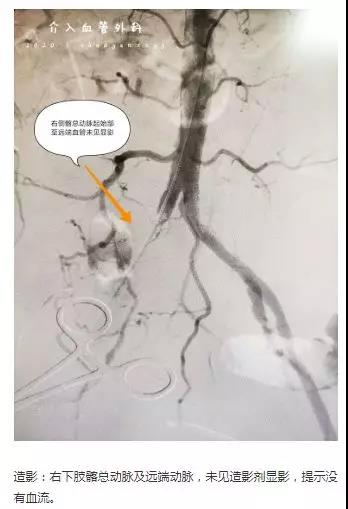
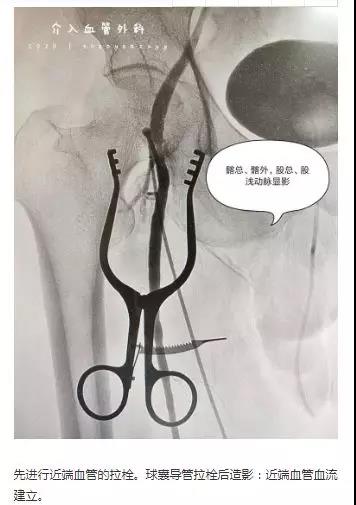
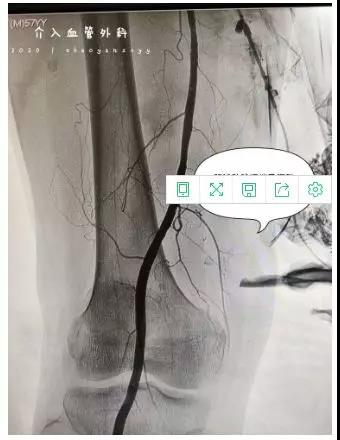
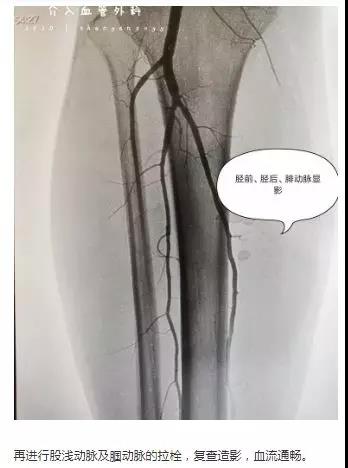

经过两个多小时的手术,在身负20斤铅衣下及持续放射线下,反复通过导丝、球囊导管拉栓,最终硬生生趟出一条“血路”。上,髂总动脉,髂外动脉,股总动脉,股浅动脉血管通了;下,腘动脉,膝下血管也通了,更为神奇的是患者立马疼痛缓解了,小腿有发热的感觉并且远端的脚趾头也有感觉了。术中取出的血栓长达30厘米。
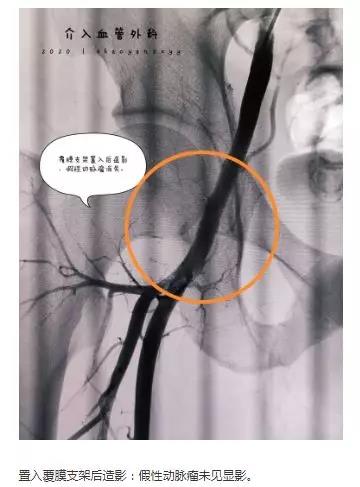
例二、患者男性,因不良嗜好,自行注射右侧腹股沟血管伴局部疼痛1天入院。体查,右腹股沟区可扪及搏动性包块。下肢CTA提示:右髂外动脉破裂。予经皮选择性动脉造影+覆膜支架隔绝术。

然而,这仅仅是介入血管外科日常工作的一个缩影。在刘林志及陈贤平主任的领导下,自1月26日至2月29日,介入血管外科共完成急诊及限期手术共70例。完成包括高风险的4类手术:(颅内动脉瘤栓塞术5台、急诊颅内动脉动脉血栓取栓术3台,颅内动脉狭窄支架置入术2台,胸主动脉夹层2台、腹主动脉瘤腔内隔绝术1台)、下肢动脉腔内成形术5台、下腔静脉滤器置入术5台、下腔静脉滤器取出2台、肿瘤介入4台、各种出血急诊介入栓塞15台、胆道引流术3台、脑血管造影23台。
出血篇
疫情下我们介入血管外科虽然没有像抗疫一线的医护们与新冠病毒近身搏击,但我们为全院守好了大后方。
我们在疫情2月中完成了各类急诊及限期手术达70例,其中各种出血的高达15例。(如消化道出血、肾出血、咯血、肿瘤出血等)
泌尿外科,76岁前列腺癌病人,持续性血尿,且病人面色苍白,血色素40g/L,血压85/50mmHg,已出现失血性休克,病情异常凶险。
按照急诊介入手术流程,将患者以最短时间送达介入手术室,开始了紧张有序急救工作。
在陈贤平副主任带领下,我科急诊出血组,在最短的时间内完成血管造影并准确的找到出血责任血管,然后将导管精准的送达到双侧前列腺动脉并给予血管内栓塞治疗。
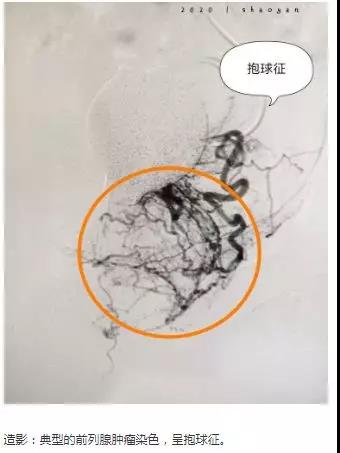

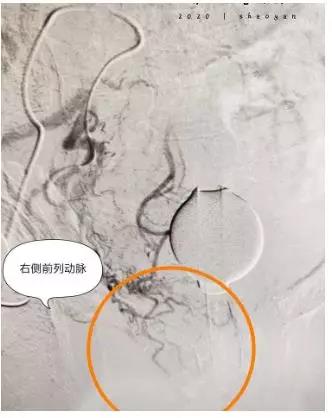

经过一个小时的奋战,顺利完成介入止血手术。栓塞后患者出血停止、生命体征逐渐平稳,休克症状明显缓解,心率下降,血压逐渐上升。
忙碌了一天,紧崩了一天的弦还没有松开,急诊科又打来电话,支气管扩张大咯血,一次咯血量高达200ml,“急救病情就是命令”,接到急诊科电话的后,我科迅速响应,在刘林志副主任带领科室医生、护士、技师再次冲上了介入手术台。
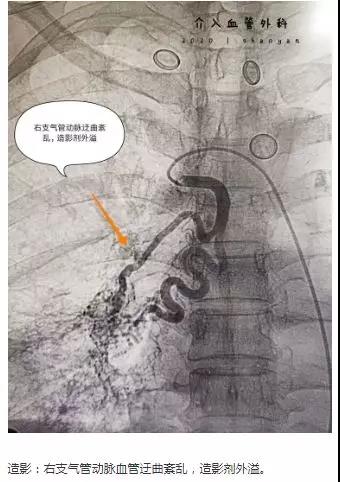
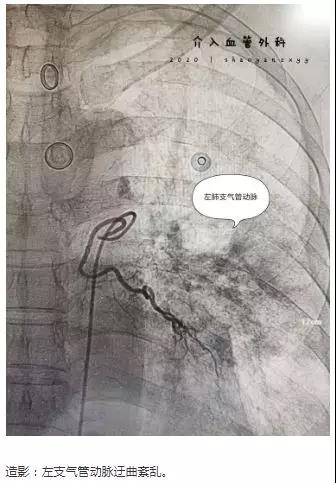
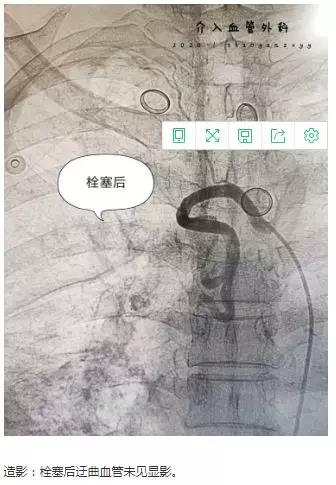
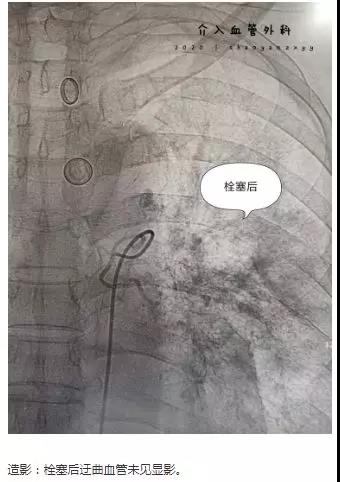
穿刺、造影、栓塞,每一个步骤有条不紊地快速进行着,每个人的心里只有一个信念:一定要救活病人!
经过紧张而迅速的介入救治,患者很快转危为安;随着血氧饱和度的逐步上升,无咯血,送至病房继续治疗。
次日17:50,消化内科胃镜室,肝硬化门脉高压并发呕血,急诊胃镜中见胃底静脉曲张并破裂出血,胃镜下于出血点注胶止血、三腔二囊管压迫止血等一系急救处理,但仍然呕血,出血量大,一口一口鲜血直往外吐。同时患者心率增快、血压下降、面色苍白,出现了休克症状。陈贤平及刘林志副主任接到急诊电话后立即予经皮门静脉穿刺胃冠状静脉栓塞止血术。
在疫情防治期间,介入血管外科全体人员秉怀不忘初心,牢记使命,为打赢这场看不见硝烟的战争,贡献自己的力量。
神经篇
脑卒中是一种发病率高、致残率高、死亡率高和复发率高的常见疾病(分缺血性和出血性脑卒中),神经介入是脑卒中治疗的关键救治措施,可显著降低患者的死亡率和残疾率。

2月10日,凌晨两点半,我院脑卒中心接诊一患者:头痛头晕5天伴神志不清,右侧肢体障碍4小时,NIHSS评分22分,我院急诊头部CT提示左枕叶脑梗死,基底动脉高密度征,提示血栓形成。
时间就是生命,为患者争取更好的预后,我院迅速通过脑卒中诊疗绿色通道。在陈贤平副主任带领下,我院脑卒中团队进行急诊行颅内动脉取栓术。
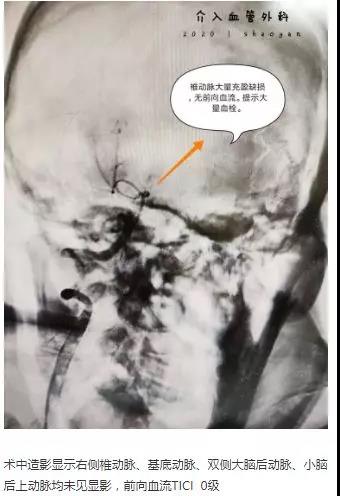
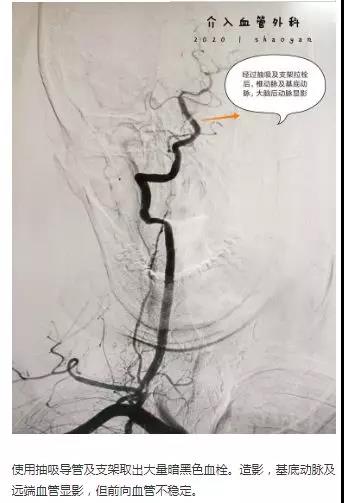
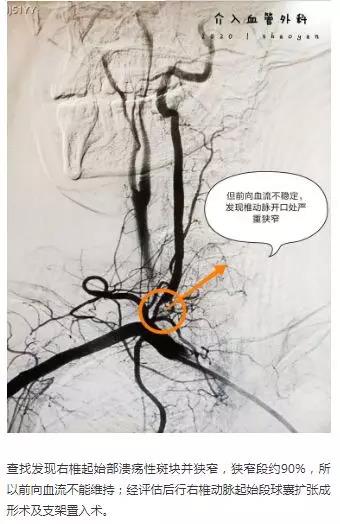
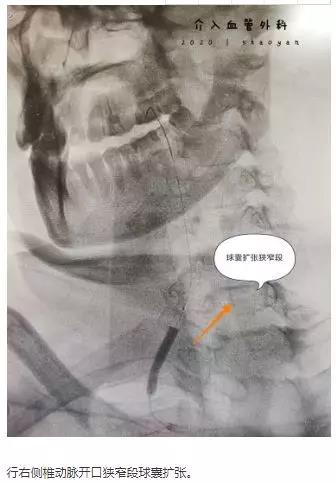
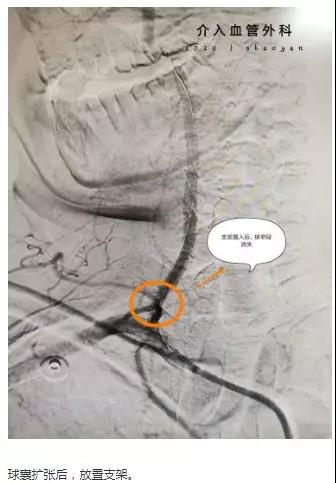

术毕,台上,患者症状明显好转,意识状态好转,呼唤可唤醒,可以回答简单问题(姓名年龄)左右上下肢肌力也较前明显好转,能够抬起。术后5天可下床单立行走,肢体无活动障碍。
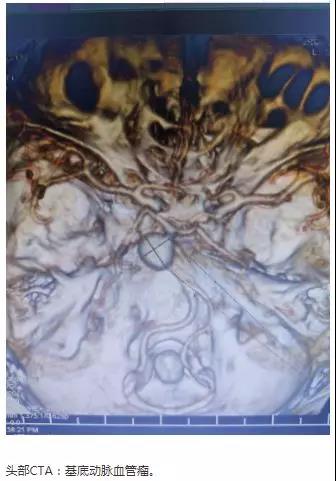
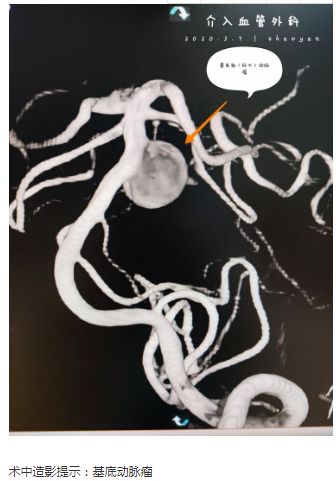
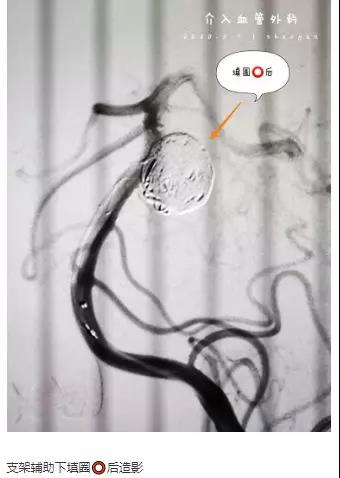
66岁女性,突发头痛10小时,神志嗜睡,GCS=E3V5M6=14分。头部CT:蛛网膜下腔出血流入脑室。CTA:基底动脉末端动脉瘤。

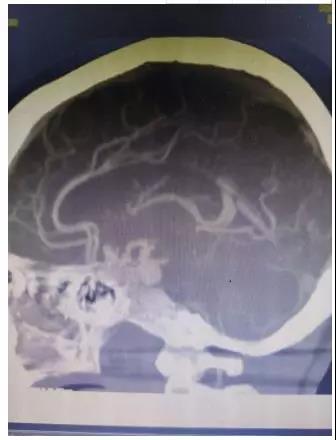
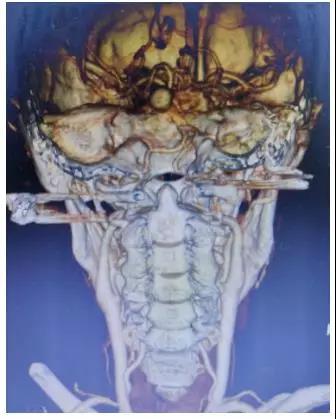
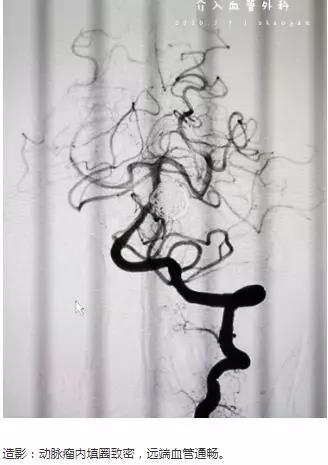
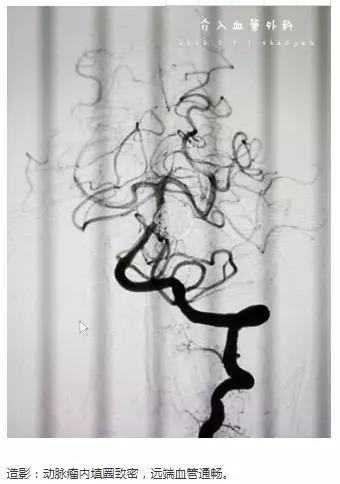
术后无肢体障碍,术后第一天,可自主下床行走。
颅内微小动脉瘤,直径小于3mm是颅内(不定时炸弹中的炸弹)因为微小动脉瘤体积小,动脉瘤壁薄,术中发生破裂出血的风险是其他动脉瘤的5倍。手术难度巨大。医者所施手术自然喻称“拆弹”,“拆弹者”所面临的风险难度自不必多说。经过术前讨论制定缜密手术预案,在陈贤平副主任带领下,我科神经介入组在身披20斤重的铅衣,并在持续放射线下,成功行颅内微小动脉瘤的填塞。
患者男51岁,头痛4天,加重伴呕吐8小时。体查:神志清楚,GCS:E4V5M6=15分。我院CT:蛛网膜下腔出血。CTA:左侧大脑中动脉M2段动脉瘤。我科DSA造影:左侧大脑中动脉M1与M2分叉段动脉瘤。

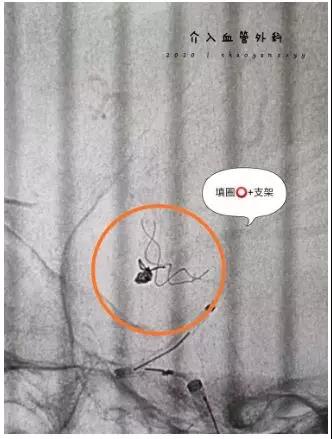
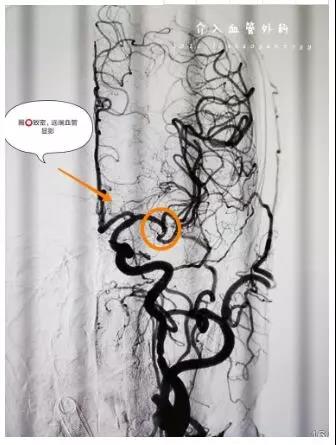
术后四肢肌力正常,肢体无活动性障碍。术后第一天可自行下床行走。
2月,陈贤平副主任带领神经介入团队刘林志、岳小红医师等共成功实施神经介入急诊手术10例。
文/图:凌柯
